Farmacologia clinică a agenților antivirali. Antivirale. Clasificare. Mecanisme de acțiune. Aplicație. Efecte secundare
Medicamentele antivirale sunt medicamente destinate tratarii diferitelor boli virale: gripa, herpes, infectie cu HIV etc. Sunt folosite si in scop preventiv. Bacteriile și virusurile care pot provoca răceli (infecții respiratorii acute) sunt în mod constant mediu inconjurator. Primul medicament propus ca agent antiviral specific a fost K tiosemicarbazona. Medicamentele antivirale sunt destinate tratarii diferitelor boli virale (gripa, herpes, infectie cu HIV etc.). Există mult mai puține medicamente antivirale dovedite clinic decât antibioticele. Între timp, primele medicamente antivirale au fost obținute abia la sfârșitul anilor 1970. Nu au fost dezvoltate medicamente antivirale specifice pentru tratamentul mononucleozei infecțioase (infectie EBV). Există medicamente antivirale cu spectru larg pentru toate virusurile gripale? Care dintre ele poate fi dat copiilor? Medicamente antivirale: arbidol, anaferon, oscillococcinum etc. Gripa este tratată cu un complex de agenți etiotropi, patogenetici și simptomatici, medicamente antivirale care vizează agentul cauzal al bolii, detoxifierea organismului, creșterea apărării organismului, eliminarea modificărilor inflamatorii și de altă natură. Tratamentul formelor ușoare și moderate de gripă se efectuează acasă, sever și complicat - într-un spital de boli infecțioase. În tratamentul complex al infecțiilor virale respiratorii acute, trebuie utilizate medicamente antivirale directe cu un spectru larg de activitate împotriva virusurilor din grupa respiratorie. Gama de medicamente utilizate în tratamentul SARS și gripei este largă și variată. În Rusia, se folosesc medicamente antivirale originale bazate pe evoluții interne. Medicament antiviral rimantadină eficient în tratamentul gripei cauzate de virusul de tip A și numai cu utilizarea sa precoce - în primele ore și zile de la debutul bolii (0,1 g de 3 ori pe zi după mese în prima zi, 0,1 g de 2 ori pe zi). zi în a 2-a și a 3-a zi și 0,1 g o dată în a 4-a zi de boală). În gripa cauzată de virusurile de tip A și B, administrarea medicamentului este eficientă oseltamivir(Tamiflu) pentru adulți și copii peste 12 ani, 0,075 g de 2 ori pe zi timp de 5 zile. Eficientă este utilizarea medicamentelor care stimulează producerea propriilor interferoni endogeni, de ex. medicamente inductoare de interferon și imunomodulatoare (arbidol, amixină, neovir, cicloferon). Medicament antiviral Arbidol eficient împotriva virusurilor gripale A și B și a altor agenți patogeni ARVI. Atribuiți-l adulților și copiilor peste 12 ani, 0,2 g de 3-4 ori pe zi înainte de mese timp de 3-5 zile. OMS nu consideră arbidol sau alte substanțe înrudite chimic drept medicamente antivirale promițătoare. Medicamentul aparține medicamentelor cu toxicitate scăzută (doza letală medie este mai mare de 4 g/kg). Amiksin - eficient atât împotriva virusurilor gripale, cât și împotriva tuturor agenților patogeni ARVI. Dozele terapeutice pentru adulți sunt de 0,125 g o dată pe zi, pe cale orală, după mese, timp de 2 zile consecutive, apoi 0,125 g o dată la două zile (dar nu mai mult de 6 comprimate per curs de tratament). Neovir utilizat în tratamentul gripei și SARS cauzate de virusuri paragripale, rinovirusuri, RS-virus, adenovirusuri, herpesvirusuri. În scopuri terapeutice, se recomandă de la o injecție intramusculară de 2 ml de soluție de 12,5% până la patru injecții cu un interval de 48 de ore (în funcție de severitatea cursului). Cycloferon - inductor al interferonului endogen cu activitate antivirală, imunomodulatoare și antiinflamatoare pronunțată. Doze terapeutice pentru gripa necomplicata: in prima zi 4 comprimate odata, in a 2-a, a 4-a si a 6-a zi, cate 2 comprimate (0,15 g fiecare) 1 data pe zi inainte de masa. Linimentul cicloferon 5% este utilizat pentru utilizare intranazală externă. Pentru gripă, care apare într-o formă ușoară și moderată, necomplicată, se folosesc preparate cu interferon alfa - interferon leucocitar uman (HLI) cu activitate antivirală scăzută. Se instilează în căile nazale, câte 5 picături de cel puțin 5-6 ori pe zi, sau se administrează sub formă de inhalații de 2 ori pe zi (timp de 2-3 zile) când prima simptome clinice gripa si alte infectii respiratorii acute. HLI cu activitate antivirală mare sunt utilizate în injecții pentru gripa severă și complicată și alte infecții virale respiratorii acute la adulți. Pentru a îmbunătăți funcția de drenaj a bronhiilor și pentru a îmbunătăți evacuarea mucusului și a sputei, este necesar să se efectueze inhalații calde și umede care conțin sifon și bronhodilatatoare (solutan, eufillin, efedrin). Inhalațiile se efectuează până la 15 minute de 2 ori pe zi timp de 4 zile. În cazul rinitei severe, se utilizează o soluție de 2-5% pentru administrarea intranazală. efedrina, 0,1% soluție (sau emulsie) sanorin, naftizină, galazolină. Prescrierea de antibiotice sau sulfonamide pentru a preveni complicațiile (pneumonia) la pacienții cu gripă necomplicată nejustificat, deoarece contribuie adesea la dezvoltarea acestor complicații. Tratamentul complex al pacienților cu forme severe de gripă, pe lângă patogenetic și simptomatic, include terapia etiotropă specifică. Are cea mai mare eficienta imunoglobulina donatoare de gripa(gama globulină) injectată în întâlniri timpurii boli, 3-6 ml intramuscular cu un interval de 8-12 ore (copii - 0,15-0,2 ml la 1 kg greutate corporală pe zi) până la obținerea unui efect terapeutic pronunțat. Aceste medicamente ajută la infecția cu adenovirus? Pacienții cu forme ușoare și moderate de infecție cu adenovirus necomplicate sunt tratați, ca și în cazul gripei, tratament patogenetic și simptomatic în ambulatoriu (la domiciliu), personal militar - în secția de izolare a unui centru medical. Pacienții cu forme severe și complicate sunt tratați în spitale infecțioase. Terapia complexă a acestor pacienți include injecție intramusculară 6 ml de imunoglobulina normala continand anticorpi specifici impotriva adenovirusurilor, precum si solutii de detoxifiere intravenoasa (solutie de glucoza 5% 500 ml cu acid ascorbic, hemodez 200-300 ml), un complex de vitamine, oxigen umidificat prin catetere nazale. Cu infecția cu adenovirus, ceaiul antiviral este util. Calmează durerea din abdomen care însoțește această infecție la rece. Dacă ochii sunt afectați, imunoglobulina este instilată în sacul conjunctival. În cazul conjunctivitei membranoase, ochii sunt spălați cu o soluție 2% de acid boric, o soluție 20-30% de sulfacyl sodiu (albucid), o soluție 0,2% de dezoxiribonuclează (în apă distilată), se instilează 0,25-0,5% unguent tebrofen. se pune peste marginile pleoapelor . Odată cu dezvoltarea laringotraheobronșitei acute cu stenoză laringiană (crupă falsă), se prescrie un amestec litic intramuscular (soluție de clorpromazină 2,5% în combinație cu soluție de difenhidramină 1% și soluție de novocaină 0,5% - toate în doze de vârstă). În interior - prednisolon, începând cu 15-20 mg, cu o creștere treptată a dozei. Cursul terapiei hormonale este de 5-7 zile. În cazul pneumoniei, terapia complexă a infecției cu adenovirus este îmbunătățită prin administrarea de antibiotice. Cu o natură stafilococică a pneumoniei, oxacilină, meticilină sunt indicate în dozele obișnuite de vârstă timp de 7-14 zile. Baza pentru tratamentul pacienților cu infecții herpetice sunt măsurile etiotrope efectuate cu ajutorul chimioterapicului aciclovir (sinonime - virolex, zovirax), interferon și interferonogene - amixină etc. Eficacitatea lor este mult mai mare cu precoce (în primul zile ale bolii) a început tratamentul. Cu leziuni herpetice ale pielii și mucoaselor, inclusiv herpesul genital, aciclovirul este prescris 200 mg de 5 ori pe zi timp de 7-10 zile sau amixină 0,125 g o dată pe zi în 1, 2, 4, 6, 8, 10, 12. , 14, 16 și 18 zile (10 comprimate per curs de tratament). În cazul unei boli însoțite de elemente mici unice de erupții cutanate pe piele sau pe buze, vă puteți limita la administrarea de amixină și aplicarea topică a unui unguent (cremă) de zovirax 5%. Pentru proctita herpetică, trebuie prescris aciclovir 400 mg. În formele generalizate și viscerale de infecție herpetică, administrarea intravenoasă de soluție de aciclovir în doză de 15-30 mg/kg pe zi (doza zilnică se administrează în 3 prize - 8 ore mai târziu) timp de cel puțin 10 zile și preparate cu interferon (reaferon 1). -3 milioane .ED/zi etc.). În cazul leziunilor herpetice ale corneei, soluțiile de interferon, vidorabină și aciclovir trebuie aplicate local. Odată cu tratamentul etiotrop, se efectuează măsuri patogenetice (corespunzătoare formei clinice a bolii). Prognoza. Infecția herpetică generalizată, precum și continuarea cu encefalită, hepatită, pneumonie, în absența terapiei etiotrope se termină cu deces în 60-90% din cazuri. Leziunile herpetice ale ochiului pot cauza pierderea vederii. Infecția herpetică a pielii și a mucoaselor la persoanele infectate cu HIV poate fi complicată de un proces ulcerativ profund cu tendință la o evoluție cronică.Medicamente antivirale în tratamentul SARS
ANTIVIRALE PENTRU INFECȚIA ADENOVIRUSĂ
ANTIVIRALE PENTRU INFECȚIE HERPETICĂ
De 5 ori pe zi timp de 8-12 zile și amixină 0,125 g - 1 dată pe zi în ziua 1, 2, 4, 6, 8, 10, 12, 14, 16 și 18 de tratament (10 comprimate per curs de terapie) .
MINISTERUL EDUCAȚIEI ȘI ȘTIINȚEI DIN UCRAINA
UNIVERSITATEA DE CHIMIE ȘI TEHNOLOGICĂ DE STAT UCRAINIAN
Departamentul HTOV
LUCRARE DE CURS
„MEDIOURI ANTIVIRALE”
Dnepropetrovsk 2005
INTRODUCERE
1. DISPOZIȚII GENERALE
2. ISTORIA CREĂRII MEDICAMENTELOR ANTIVIRALE
3. CLASIFICAREA ANTIVIRALELOR
a) interferon
Inductori de interferon
B) Derivați ai amantadinei și ai altor grupe de compuși sintetici
B) Nucleozide
D) Medicamente antivirale de origine vegetală
4. MECANISMUL ACTIVITĂȚII BIOLOGICE
4.1. Medicamente antigripal
4.2. Medicamente antiherpetice și anti-citomegalovirus
4.3. Medicamente care afectează virusul imunodeficienței umane (HIV) (zidovuzină, fosfonoformiat)
4.5. Amiksin - posibilități și perspective de aplicare în practica clinică
4.5.1. Numele și descrierea medicamentului Amiksin
4.5.2. Activitatea antivirală și inducerea celulelor producătoare de interferon.
4.5.3. Acțiune asupra sistemului imunitar și asupra procesului inflamator.
4.5.4. Farmacocinetica
4.5.5. Studii preclinice activitatea antivirală a medicamentului
5.1. Noi căi pentru sinteza clorhidratului de tiloron
5.2. Obținerea bonaftonei (6-bromo-1,2-naftochinonă)
5.3. GOSSIPOL
5.4. OBȚINEREA INTERFERONULUI ALFA LEUCOCITAR
7. TABELUL MEDICAMENTELOR ANTIVIRALE
LITERATURĂ
GLOSAR DE TERMENI
INTRODUCERE
Virușii sunt forme de viață non-celulare care au propria lor genă și sunt capabile să se reproducă numai în celulele ființelor mai dezvoltate. Virușii se caracterizează prin două forme de existență: extracelular și intracelular (reproducător). Virușii sunt clasificați în două mari grupe: simpli și complexi. Primele constau numai din proteine și acid nucleic, în timp ce virusurile complexe, împreună cu aceste componente, conțin lipide și carbohidrați sub formă de glicoproteine. Virușii sunt caracterizați printr-o mare varietate de forme de acizi nucleici, inclusiv astfel de forme de ARN și ADN care sunt absente în formele de viață celulare.
Reproducerea virusurilor are loc în celulă. Mulți virusuri sunt preluați de celulă prin pinocitoză. Odată ajunsi în celulă, sunt eliberați din coajă. Primele etape ale dezvoltării virusurilor într-o celulă, în termeni generali, constau în faptul că sunt construite așa-numitele proteine timpurii, adică. proteine enzime necesare virusului pentru a-și replica acizii nucleici. Așa-numitele proteine târzii sunt implicate în formarea învelișurilor proteice ale virosporilor fiice. Dintre enzimele din virusurile care conțin ADN, una dintre primele sintetizate este ARN polimeraza, care construiește ARN mesager pe catena de ADN. Acest ARN intră în ribozomii firului și are loc sinteza altor proteine ale particulei virale.
Virușii provoacă diverse boli. Bolile virale sunt foarte diverse și depind de natura virusurilor, de virulența acestora, de modalitățile de pătrundere în organism și de depășirea barierelor naturale de protecție ale organismului. Infecția poate apărea prin aer, alimente, lapte, apă, prin diverse obiecte, prin mușcătura de artropode care suge sânge (țânțari, țânțari și căpușe). Unul dintre factorii apărării naturale a celulelor împotriva virușilor este producerea de interferon de către celule, o substanță care creează rezistență celulară la virus, deși acest efect protector este de scurtă durată.
Interferonul este o proteină cu greutate moleculară mică, cu proprietăți antivirale, care conține o anumită cantitate de carbohidrați, inclusiv glucozamină. Deschis în 1957 Isaac și Lindenman. Proprietatea principală a interferonului este efectul său antiviral, care se manifestă prin suprimarea reproducerii virusurilor infecțioase și oncogene. Cel mai activ interferon este interferonul uman. Interferonul nu are activitate antivirală selectivă și acționează asupra aproape tuturor virusurilor.
Interferonul nu inactivează direct virusurile sau acizii nucleici ai acestora, nu împiedică adsorbția și pătrunderea virusului în celulă, precum și deproteinizarea acestuia. Interferonul își exercită efectul în stadiul intracelular al reproducerii virusului. Mecanismul de interacțiune a interferonului cu celulele în care acesta induce o stare antivirală rămâne neclar. Potrivit unor autori, interferonul poate induce o stare antivirală în celule fără a detecta o pierdere de activitate; după alții, efectul protector al interferonului este asociat cu intensitatea absorbției sale.
Este permisă acțiunea interferonului atât la nivelul translației, cât și al transcripției. În favoarea primei sunt dovezi că interferonul, fără a afecta sinteza ARN-ului specific virusului, inhibă sinteza proteinelor virale. Nu numai că reduce numărul de polipeptide specifice virusului produse în celulele infectate, dar duce și la scurtarea lanțurilor polipeptidice. Se presupune că interferonul poate modifica ARN-ul viral într-o asemenea măsură încât își pierde capacitatea de a participa la formarea polizomilor.
Susținătorii acțiunii interferonului la nivelul transcripției se bazează pe datele privind efectul inhibitor al interferonului asupra transcripției ARN viral timpuriu. Această inhibare este asociată cu suprimarea sintezei induse de virus datorită polimerazei dependente de ARN virion. Cea mai comună este presupunerea că, ca urmare a expunerii la interferon, translația este întreruptă, ceea ce face imposibilă efectuarea etapelor ulterioare ale reproducerii virusului.
Există mulți agenți care promovează formarea interferonului în celule și țesuturi. Se numesc inductori de interferon.
1. DISPOZIȚII GENERALE
Astfel de enzime includ, de exemplu, deoxitiledin kinaze şi ADN polimeraze. Deci, de exemplu, aciloguanozina (aciclovir), care pătrunde în celulă, este fosforilată de deoxitimidin kinaza virală și, sub formă de trifosfat, inhibă ADN polimeraza virusului herpes simplex (într-o măsură mai mare decât ADN polimeraza celulei). ). În plus, acest compus este integrat în ADN-ul virusului. Ribavirina acționează pe un principiu diferit: sub formă de 5-trifosfat, inhibă în mod specific transcriptaza ARN polimer a ADN-ului virusurilor. Datele obținute sunt foarte promițătoare pentru crearea de noi agenți antivirali cu acțiune selectivă.
Direcția de acțiune a agenților antivirali poate fi diferită. Se referă la diferite etape ale interacțiunii virusului cu celula. Deci sunt cunoscute substanțe care acționează după cum urmează:
Ele inhibă adsorbția virusului pe celulă și (sau) pătrunderea acestuia în celulă, precum și procesul de eliberare („deproteinizare”) a genomului viral (midontan, rimantadină).
Ele inhibă sinteza proteinelor enzimelor virale „timpurii” (guanidină).
Inhiba sinteza acizilor nucleici (zidovudina, aciclovir, vidarabina, idoxuridina).
Ele inhibă „asamblarea” virionilor (metisazon).
Creșterea rezistenței celulare la virus (interferoni).
Unele medicamente sunt destinate scopurilor medicinale, altele - în principal pentru prevenirea agenților virali.
Midantan (clorhidratul de adamantanamină, amantadină, viregite, symmetrel) afectează microvirusurile, care sunt viruși care conțin ARN. Se crede că midantanul împiedică trecerea virusului în celula gazdă și, de asemenea, inhibă eliberarea genomului viral în celulă. Bine absorbit din tractul gastrointestinal. Este excretat în principal prin rinichi.
Principala utilizare a midantanului este prevenirea gripei de tip A2. Ca remediu, este ineficient.
Midantanul poate avea un efect negativ asupra sistemului nervos central (iritabilitate, somnolență, tremor, ataxie). Sunt posibile tulburări dispeptice, leziuni ale pielii. Remantadina (clorhidrat de remantadină), similară ca structură chimică cu midantanul, are proprietăți și indicații similare pentru utilizare.
O problemă globală este tratamentul sindromului imunodeficienței dobândite (SIDA). Se numește retrovirus special. Terapia SIDA necesită utilizarea terapiei antiretrovirale, imunomodulatoare și simptomatice. Dintre medicamentele antivirale, se utilizează numai azidotimidină (3-azido-3-deoxitimidină). Preparatul comercial de azidotimidină a fost denumit zidovudină (azidotimidină, retrovir). Principiul de acțiune al zidovudinei este că aceasta, fosforilată în celule, inhibă transcriptaza inversă a ADN-ului viral. Medicamentul este bine absorbit. Biodisponibilitate aproximativ 65%. Pătrunde bine prin bariera hemato-encefalică. Aproximativ 75% din medicament este metabolizat în ficat (se formează glucuronid de azidotimidină). O parte din zidovudină este excretată nemodificat de către rinichi (conform mai multor date, 16-18%).
Zidovudina trebuie începută cât mai curând posibil. Efectul său terapeutic se manifestă mai ales în primele 6-8 luni. de la începutul tratamentului. Din păcate, zidovudina nu vindecă pacienții, ci doar întârzie dezvoltarea bolii. În plus, la acesta se dezvoltă rezistența la medicamente a retrovirusului. Se desfășoară o căutare amplă pentru noi medicamente și vaccinuri care sunt necesare urgent pentru a schimba situația epidemiologică extrem de nefavorabilă cu SIDA. Dintre efectele secundare ale zidovudinei, tulburările hematologice sunt pe primul loc: anemie, neutropenie, trombocitopenie, pancitemie. Sunt posibile dureri de cap, insomnie, mialgie, deprimare a funcției renale. O realizare semnificativă este crearea unui medicament antiherpetic extrem de eficient anciclovir (zovirax). Din punct de vedere chimic, este un derivat al hedaninei. În celule, anciclovirul este fosforilat. În celulele infectate, trifosfatul de anciclovir are un efect inhibitor asupra ADN polimerazei virusului. Aproximativ 1/5 din substanța administrată este absorbită din tractul gastrointestinal. Concentrația maximă se acumulează după 1 - 2 ore. Biodisponibilitate aproximativ 20%. 12 - 15% din substanță se leagă de proteinele plasmatice. Trece destul de satisfăcător prin bariera hemato-encefalică.
Vidorobin (adenină, arabinozidă) este, de asemenea, un medicament antiviral eficient. După ce a intrat în celulă, vidrobina este fosforilată. Inhibă ADN polimeraza virală. Acest lucru inhibă replicarea virusurilor mari care conțin ADN. În organism, este parțial transformat în arabinozidă, care este mai puțin activă împotriva virusului hipoxontin.
Se utilizează cu succes în encefalita herpetică (administrată prin perfuzie intravenoasă), reducând mortalitatea în această boală cu 30-75%. Uneori folosit pentru zona zoster complicată. Eficient în pirotoconjunctivita herpetică.
Idoxuridina (kericid, iduridin, ofton-UDI), care este un analog al timidinei, este integrată în molecula de ADN. În acest sens, inhibă replicarea anumitor virusuri care conțin ADN. Aplicați idoxuridină local pentru infecțiile oculare herpetice (keratită). Poate provoca iritații, umflarea pleoapelor. Pentru acțiunea de resorbție, nu este foarte potrivit, deoarece toxicitatea medicamentului este semnificativă.
Metisazon (Mirboran) are o activitate antivirală pronunțată. Este eficient împotriva virusului variolei. Mecanismul de acțiune, aparent, se datorează faptului că metisazonul perturbă asamblarea virionilor, inhibând sinteza proteinei structurale virale.
Medicamentul oxolin are o eficacitate moderată în keritoconjunctivita adenovirus, keratita herpetică și unele boli virale ale pielii.
De asemenea, interferonii sunt utilizați pentru a preveni infecțiile virale. Acesta este un grup de substanțe biogene legate de glicoproteinele cu greutate moleculară mică produse de celulele corpului atunci când sunt expuse la viruși. Ele fac celulele rezistente la atacurile virușilor. Interferonii se formează chiar la începutul unei infecții virale. Se caracterizează printr-un spectru larg antiviral (nu au o acțiune specifică împotriva virusurilor individuale). Cu toate acestea, au o specificitate pronunțată de specie în raport cu celulele microorganismelor. Interferonii sunt uneori denumiți antibiotice antivirale cu spectru larg. Virușii nu devin rezistenți la interferoni. La câteva săptămâni după recuperare, interferonii din sânge nu sunt detectați. Ele sunt practic inofensive pentru organism. Sensibilizarea, conform datelor disponibile, de regulă, nu provoacă. Interferonii pătrund în celulă și se leagă puternic de ea. Mecanismul acțiunii lor antivirale, aparent, se datorează faptului că determină formarea unui număr de enzime de către ribozomii celulelor macroorganismelor care inhibă atât ARN-ul, cât și translația acestuia în proteina virală. Acest lucru duce la inhibarea reproducerii virusului. Interferonii practic nu trec prin bariera hemato-encefalică. În practica clinică, se folosesc interferoni leucocitari umani (α-) și fibroblastici (β-). Interferonul a fost obținut și prin inginerie genetică. Locul interferonului în tratamentul infecțiilor virale nu a fost determinat cu precizie. S-a remarcat eficacitatea mai mult sau mai puțin pronunțată a interferonilor în prevenirea gripei, a keratitei herpetice, a leziunilor herpetice ale pielii și organelor genitale etc.
2. ISTORIA CREĂRII MEDICAMENTELOR ANTIVIRALE
Primul medicament propus ca agent antiviral specific a fost tiosemicarbazona, al cărui efect virucid a fost descris de G. Domagk (1946). Medicamentul din acest grup, tiocetozona, are o anumită activitate antivirală, dar nu este suficient de eficient; este folosit ca agent antituberculos. Derivații acestui grup 1, 4-benzochinonă-guanil-hidrazinotio-semicarbazone numite „faringosept” (faringosept, România) sunt utilizați sub formă de tablete „perlinguale” (resorbabile oral) pentru tratamentul bolilor infecțioase ale tractului respirator superior ( amigdalita, stomatita etc.)
Mai târziu, a fost sintetizat metisazonul, care suprimă efectiv reproducerea virusurilor variolei, iar în 1959, nucleozidul idoxuridină, care s-a dovedit a fi un agent antiviral eficient care suprimă virusul herpes simplex și vaccinia (boala de vaccinare). Efectele secundare cu utilizarea sistemică au limitat posibilitatea utilizării pe scară largă a idoxuridinei, dar a supraviețuit ca agent topic eficient în practica oftalmică pentru kerotita herpetică. În urma idoxuridinei au început să se obțină și alte nucleozide, printre care au fost identificate medicamente antivirale extrem de eficiente, inclusiv aciclovir, ribamidin (ribovirină) și altele. În 1964 amantadina (midantin) a fost sintetizată, apoi rimantadina și alți derivați de adamantan s-au dovedit a fi agenți antivirali eficienți. O descoperire remarcabilă a fost descoperirea interferonului endogen și stabilirea activității sale antivirale. Tehnologia modernă de recombinare a ADN-ului (ingineria genetică) a deschis posibilitatea utilizării pe scară largă a interferonilor pentru tratamentul și prevenirea bolilor virale și a altor boli.
Un eveniment remarcabil a fost descoperirea interferonului endogen și stabilirea activității sale antivirale. Până în 1957, interferonii erau priviți ca un fenomen biologic curios. Perioada 1957 - 1967 a fost dedicată studiului modelelor generale de producție și acțiune a interferonului. În procesul acestei lucrări, a fost stabilită universalitatea fenomenului de formare a acestei proteine de către celulele tuturor vertebratelor (de la pești la oameni) și au fost dezvoltate principalele metode de producere și purificare a acesteia.
În 1967, s-a dovedit rolul principal al ARN-ului dublu catenar cu molecule înalte în inducerea interferonului și a început căutarea celor mai active medicamente cu perspective de utilizare clinică.
În următorii treisprezece ani (1967 - 1980) s-a studiat efectul antitulurogen al interferonului și inductorilor săi, au fost fundamentate experimental principiile suprainducției interferonului. În aceeași perioadă a fost fundamentată teoretic existența unui mecanism complex multicomponent pentru producerea și acțiunea interferonului, care a culminat ulterior cu identificarea genelor și a ARN-ului mesager pentru interferon și enzime care își desfășoară acțiunea. Anii 80 au fost marcați de astfel de evenimente majore în studiul interferonului și al inductorilor săi:
1) s-a format în sfârșit doctrina sistemului de interferon;
2) preparatele de interferon promițătoare pentru uz clinic au fost obținute prin metode de inginerie genetică;
3) multiplicitatea genelor interferonului a fost dovedită (la om, numărul lor se apropie de 30);
4) se determină indicațiile și contraindicațiile pentru utilizarea clinică a interferonilor și a inductorilor acestora.
În anii 1980 și 1990, s-a stabilit că acțiunea unui număr de agenți imunostimulatori și antivirali (Prodigozan, Poludan, Arbidol etc.) este asociată cu activitatea lor interferogenă, adică cu capacitatea de a stimula formarea interferonului endogen.
Cercetătorii autohtoni au dezvoltat o serie de medicamente sintetice și naturale (de origine vegetală) pentru uz sistemic și local în bolile virale (bonafton, arbidol, oxolină, deutiformin, tebrofen, alpizarin etc.). S-a stabilit acum că acțiunea unui număr de agenți imunostimulatori și antivirali este asociată cu activitatea lor interferonică, adică capacitatea de a stimula formarea interferonului endogen.
Tabelul cronologic al evenimentelor antivirale
| An | Eveniment |
| 1946 | Propus ca agent antiviral tiosemicarbazona. Acțiunea a fost descrisă de G. Domagk |
| anii 50 | S-a deschis Metisazon |
| 1957 | Interferonul descoperit de Isaacs și Lindenman |
| 1957–1967 | Au fost studiate modelele generale de producere și acțiune a interferonului. A fost stabilită universalitatea fenomenului de formare a acestei proteine de către celulele tuturor vertebratelor (de la pești la oameni) și au fost dezvoltate principalele metode de producere și purificare a acesteia. |
| 1959 | Descoperirea idoxuridinei împotriva virusului herpes simplex |
| 1964 | Adamantan sintetizat, apoi rimantadină și alți derivați adamantanului |
| 1970 | A fost descoperit Tiloron, un inductor de interferon |
| 1967–1980 | S-a studiat efectul antitulurogen al interferonului și al inductorilor săi, au fost fundamentate experimental principiile suprainducției interferonului. |
| 80–90 de ani | S-a stabilit că acțiunea unui număr de agenți imunostimulatori și antivirali (Prodigozan, Poludan, Arbidol etc.) este asociată cu activitatea lor interferogenă, adică cu capacitatea de a stimula formarea interferonului endogen. |
3. CLASIFICAREA ANTIVIRALELOR
Direcția de acțiune a agenților antivirali poate fi diferită. Se referă la diferite etape ale interacțiunii virusului cu celula. Deci, sunt cunoscute substanțe care acționează după cum urmează:
inhibă adsorbția virusului pe celulă și pătrunderea acestuia în celulă, precum și procesul de eliberare a genomului viral. Acestea includ medicamente precum midantan și rimantadina;
inhiba sinteza proteinelor virale timpurii. De exemplu, guanidina;
inhibă sinteza acizilor nucleici (zidovudină, aciclovir, vidarabină, idoxuridină);
inhiba „asamblarea” virionilor (metisazon);
crește rezistența celulară la virus (interferoni)
Aceasta a fost clasificarea agenților antivirali în funcție de mecanismul de acțiune.
După structură, agenții antivirali pot fi împărțiți în:
1. Derivați de adamantan (midantan, rimantadină)
2. Analogi nucleozidici (zidovudină, aciclovir, vidarabină, idoxuridină)
3. Derivați ai tiosemicarbazonei - metisazon
4. Substante biologice produse de celulele macroorganismelor (interfironi)
Dar mai accesibile pentru înțelegere, medicamentele antivirale pot fi împărțite, în funcție de tipul de boală, în grupuri:
1. Medicamente antigripal (rimantadină, oxolină etc.)
2. Antiherpetice și anticitomegalovirus (tebrofen, riodoxonă etc.)
3. Medicament care afectează virusul imunodeficienței umane (azidotimidină, fosforoformiat)
4. Medicamente cu spectru larg (interferoni și interferonogene)
Mashkovsky M.D. a creat următoarea clasificare a medicamentelor antivirale:
A) interferonul
interferon. Interferonul leucocitar din sângele donatorului uman.
interblocare. α-interferon purificat obținut din sânge donat.
reaferon. α2-interferon recombinant produs de o tulpină bacteriană de Pseudomonas, în aparatul genetic al căruia este inserată gena α2-interferonului leucocitelor umane.
intronul A. Interferon alfa-2c recombinant.
betaferon. β1-interferon uman recombinant.
Inductori de interferon
amiază. Pulbere sau masă poroasă culoare alba, are activitate imunostimulatoare, i.e. capacitatea de a stimula producția de interferon endogen și are un efect antiviral.
neovir. Acțiunea este aceeași cu cea a unui half-dan.
B) Derivați ai amantadinei și ai altor grupe de compuși sintetici
Remantadin. Este folosit ca agent antiparkinsonian, indică un efect preventiv împotriva infecției gripale cauzate de anumite tulpini de virusuri.
Adapromin. Aproape de rimantadină.
Deutiforin. Similar cu rimantadinei.
Arbidol. Un medicament antiviral care are un efect inhibitor asupra virusurilor gripale A și B.
Bonafton. Are activitate antivirală împotriva virusului herpes simplex și a unor adenovirusuri.
Oksolin. Are activitate virucidă, este eficient în bolile virale ale ochilor, pielii, rinitelor virale; are un efect preventiv asupra gripei.
Tebrofen. Se foloseste ca unguent pentru bolile oculare virale, precum si pentru bolile de piele cu etiologie virala sau suspectata virala.Se poate folosi si pentru tratarea verucilor plate la copii.
Riodoxol. Are optimitate antivirală și are efect antifungic.
Florenal. Deschide un efect de neutralizare împotriva virușilor.
Metizazon. Suprimă reproducerea virusului din grupul principal: are o activitate preventivă împotriva virusului variolei și facilitează cursul complicațiilor post-vaccinare, întârzie răspândirea procesului cutanat și contribuie la o uscare mai rapidă a efeorațiilor. Există dovezi ale eficacității metizazonei în tratamentul herpesului genital recurent.
ÎN) Nucleozide
Idoxuridină. Folosit pentru keratită în oftalmologie.
Aciclovir. Eficient împotriva virusurilor herpes simplex și herpes zoster. Are efect imunostimulator.
Ganciclovir. În comparație cu aciclovirul, ganciclovirul este mai eficient și, în plus, acționează nu numai asupra virusului herpes, ci și asupra citomegalovirusului.
Famciclovir. Are aceleași funcții ca și ganciclovirul.
Ribamidil. Ribamidilul, ca și aciclovirul, are activitate antivirală. Inhibă sinteza ADN și ARN viral.
Zidovudina. Un medicament antiviral care inhibă replicarea retrovirusurilor, inclusiv a virusului imunodeficienței umane (HIV).
G) Antivirale pe bază de plante
1. Flacozid. Obținut din frunze de catifea ale familiei Amur rue. Medicamentul este eficient împotriva virusurilor ADN.
Alpidarin. Obținut din planta Koneermena alpină și îngălbenită kopeechnik, din familia leguminoaselor. Eficient împotriva virusurilor care conțin ADN din grupul herpesului. Efectul inhibitor asupra reproducerii virusului herpes simplex se manifestă în principal în stadiile incipiente ale dezvoltării virusului.
Cholepin. Extract purificat dintr-o parte a plantei penny mepedecia, familia leguminoaselor. Are activitate antivirală împotriva virusurilor care conțin ADN din grupul herpesului.
Ligosin. Folosit pentru bolile herpetice ale pielii.
Gosipol. Un produs obținut din prelucrarea semințelor de bumbac sau din rădăcinile plantei de bumbac, familia Malvaceae. Medicamentul are activitate împotriva diferitelor tulpini de virusuri, inclusiv tulpini dermatotrope ale virusului herpes. Are un efect slab asupra bacteriilor gram-pozitive.
4. MECANISMUL ACTIVITĂȚII BIOLOGICE
4.1. Medicamente antigripal
Toate medicamentele din acest grup protejează celulele umane de pătrunderea virusului gripal în ele, deoarece. blochează locurile de legare ale virusului la suprafața membranei celulare. Nu afectează virusurile care au pătruns în interiorul celulei, prin urmare sunt utilizate pentru prevenirea individuală sau în masă a gripei la persoanele care sunt în contact cu pacienții sau în timpul unei epidemii. Toate medicamentele (cu excepția oxolinei) sunt prescrise pe cale orală. Sunt bine absorbite din tractul gastrointestinal. Într-un procent foarte mic, se leagă de proteinele plasmatice din sânge, pătrund bine în toate țesuturile și fluidele, inclusiv în lichidul cefalorahidian. Eliminarea este efectuată parțial de ficat și, în principal, de rinichi (90%). Prin urmare, la pacienții cu insuficiență renală, dozele repetate de medicamente pot duce la cumul și pot fi însoțite de reacții nedorite.
4.2. Medicamente antiherpetice și anti-citomegalovirus
Antiherpetice (tebrofen, riodoxol, idoneuridină, vidarabină, ociclovir, valaciclovir). Anticitomegalovirus (ganciclovir, fosfonoformiat).
Toate aceste medicamente blochează replicarea, de exemplu. perturbă sinteza acizilor nucleici ai virusului. Vidarabina se utilizează local, iar în cazul infecției cu herpes diseminat (encefalită), se administrează intravenos prin picurare. Dar medicamentul este slab solubil, astfel încât infuzia sa într-o cantitate mare de lichid durează aproximativ 12 ore, ceea ce este nedorit pentru un pacient cu encefalită, edem cerebral. Utilizarea vidarabinei peste bariera hemato-encefalică reprezintă aproximativ 30% din concentrația medicamentului în plasmă.
În ficat, medicamentul este transformat în arabinozină hipoxantină, acest metabolit își păstrează activitatea și se distribuie rapid în țesuturi. Eliminarea are loc cu urină (50%) și fecale. Aciclovir, valaciclovir, ganciclovir - administrat oral în timpul meselor și, de asemenea, administrat intramuscular și intravenos.
Biodisponibilitatea din tractul gastrointestinal este de 15 - 20%, totuși, aceasta este suficientă pentru a avea efect. Medicamentele sunt foarte active și au capacitatea de a se acumula selectiv în celulele infectate cu virusul, dar nu și în celulele intacte. Legarea proteinelor plasmatice este de numai 9 - 30%, astfel încât medicamentele pătrund bine în diferite țesuturi și fluide. În corpul uman, valaciclovirul este transformat rapid și aproape complet în aciclovir și valină prin acțiunea enzimei valaciclovir hidrolază. 10 - 15% din aciclovir și ganciclovir suferă biotransformare în ficat. Majoritatea medicamentelor (80 - 90%) nemodificate și sub formă de metabolit al 9-carboximetoximetilguaninei sunt excretate prin rinichi.
4.3. Medicamente care afectează virusul imunodeficienței umane (HIV) (zidovuzină, fosfonoformiat)
După pătrunderea HIV limfotrop într-un limfocit, ADN-ul viral este sintetizat pe o matrice (ARN viral) sub influența transcriptazei inverse (revertază), care duce la deteriorarea limfocitelor. Mecanismul de acțiune al aredotimidinei și fosfonoformitului este blocarea enzimei numite. În general, medicamentele sunt eficiente în purtătorii virusului înainte de apariția semnelor bolii. Pe lângă aceste medicamente, acum au apărut noi medicamente antiretrovirale: dideoximicetina și dideoxicidina. Azidovudina este prescrisă pe cale orală sau administrată intravenos. Biodisponibilitate din tractul gastrointestinal 60%. Comunicarea cu proteinele plasmatice sanguine 35%. Azidotimidina pătrunde cu ușurință în diferite țesuturi și fluide, inclusiv în lichidul cefalorahidian. Acesta suferă biotransformare în ficat, principalul său metabolit este 5|-o-glucuronidul. Excreție - cu ajutorul rinichilor nemodificat (90%) și sub formă de metaboliți.
4.4. Antivirale cu spectru larg (interferoni)
Sub influența inductorilor de interferon (numărați agenți sintetici și naturali), se efectuează inducția, al cărei rezultat este deprimarea genelor de interferon, care sunt localizate în cromozomii umani 2, 9 și, eventual, 5 și 13. Ca răspuns la inducție, are loc formarea și sinteza interferonului în celulele corpului uman.
Principalul indicator al activității inductorilor de interferon este producerea așa-numitului interferon „precis în ser” în sânge.
Prin metoda enterală de introducere a inductorilor în organism, răspunsul la interferon este furnizat de limfocitele (eritrocite) din sistemul GALT al țesutului limfocitar al tractului gastrointestinal, concentrat sub formă de inel Waldeer, plăci Peer, mononucleare submucoase și memfocite de intestinul subțire și apendicele, unde pot fi eliberate de către populație celule membranare specializate capabile să transporte macromolecule din peretele intestinului subțire prin bariera epitelială. Majoritatea interferonului produs în acest caz poate fi utilizat local de către celulele intestinale din jur și nu ajunge în sângele circulant (tip paracrin). O altă parte a interferonului produs pătrunde în sânge fie direct din fluidul tisular (tip endocrin), fie prin migrarea limfomonocitelor și macrofagelor. Producția de interferon în intestin este în avans și depășește nivelul formării sale în alte organe.
Odată cu administrarea orală de inductori de interferon cu molecul mare închiși în lipozomi (poliguacil, larifan), ficatul devine locul predominant pentru formarea interferonului, și anume, hepatocite și celule Kupffer. Deși în acest caz prima linie de interacțiune între inductor și corp este intestinul, acesta sintetizează o cantitate semnificativă de interferon, dar în compoziția lipozomilor mai mult de 80% din inductor este transportat la ficat, astfel încât nivelul de producția de interferon în acest organ este de 2-4 ori mai mare decât în intestine.
Astfel, atunci când inductorii de interferon intră în organism, împreună cu producerea de interferon seric în organism, are loc producția autonomă locală de interferon de către organe, deci, sensibilitatea celulelor competente de interferon la inductorul utilizat.
După formarea interferonului în organe, acesta intră în fluxul sanguin și se alătură așa-numitului interferon „seric” (a fost sintetizat în sânge, ser sub influența inductorilor). Acțiunea antivirală suplimentară a interferonului poate fi prezentată sub forma unei diagrame.
4.5. Amiksin - posibilități și perspective de aplicare în practica clinică
Căutarea și studiul noilor agenți farmacologici este una dintre cele mai importante probleme ale medicinei moderne. Succesul în producerea unui nou medicament este rezultatul unei strategii globale pe termen lung. În același timp, șansele de finalizare cu succes a lucrărilor de creare a unui nou medicament sunt foarte mici, aproximativ 1 la 5.000 - 10.000, iar procesul de dezvoltare și comercializare a unui nou medicament durează 12-15 ani.
Dezvoltarea de noi medicamente pentru combaterea bolilor secolului 21 este o prioritate pentru LENS-Pharm. De interes deosebit sunt medicamentele care măresc rezistența organismului la factorii infecțioși. Unul dintre aceste medicamente este Amiksin.
SCHEMA DE FUNCȚIONARE A SISTEMULUI DE INTERFERON
Calea lui Amiksin către practica clinică a inclus o serie de etape succesive de trecere prin autoritățile de licențiere. Toți parametrii de eficacitate și siguranță sunt documentați, de la momentul inițial până la măsurătorile efectuate în timpul tratamentului experimental (forma de dozare, calea de administrare, regimul, planul de selecție a dozei, durata tratamentului). Până în prezent, s-a format o idee despre cursuri potențial eficiente de tratament cu Amiksin și necesitatea acesteia, în primul rând, în bolile pentru tratamentul și prevenirea cărora nu există metode satisfăcătoare. În același timp, au fost clarificate impactul bolilor selectate asupra pacienților și asupra societății în ansamblu, deficiențele care sunt inerente metodelor existente de tratament, caracteristicile pe care Amiksin le are pentru a îmbunătăți oricare dintre metodele de tratament disponibile. Evaluarea economică sa bazat pe date comparative cu acțiuni alternative. O atenție deosebită a fost acordată răspunsului la întrebări despre cât costă pacientul și (sau) societatea să obțină rezultatul dorit. Dovezile eficacității și fezabilității economice ale posibilităților terapeutice și profilactice ale Amiksin au stat la baza includerii medicamentului în standardele de tratament și prevenire, precum și compensarea costului tratamentului cu Amixin pentru boli precum hepatita virală, gripă și alte infecții respiratorii acute, febră hemoragică.
Crearea unei culegeri informațional-analitice bazată pe rezultatele cercetării a fost foarte importantă. La rezumarea experienței de utilizare a Amiksin, rolul decisiv a fost atribuit metodelor formalizate, care au făcut posibilă elaborarea celor mai consistente recomandări pentru practica reală. Valoarea informațiilor prezentate în această colecție este determinată, pe de o parte, de validitatea științifică recunoscută de oamenii de știință și specialiști de top și, pe de altă parte, de legătura cu soluționarea problemelor de utilizare intenționată și rațională a lui Amiksin. în practică reală.
4.5.1. Numele și descrierea medicamentului Amiksin
Număr de înregistrare 96/252/1; 96/252/3.
denumire comună internațională - Tiloron(2,7,-bis-9h-fluoren-9-onă-diclorhidrat).
Un compus aromatic sintetic cu greutate moleculară mică aparținând clasei fluorenonelor.
Comprimate filmate de 6 și 10 bucăți per pachet în doză de 0,125 g (forma adult) și 0,06 g (forma copil)
4.5.2. Activitatea antivirală și inducerea celulelor producătoare de interferon.
Amiksin are un efect antiviral împotriva unei game largi de virusuri.
Amiksin induce formarea de interferon atât al primului (alfa, beta) cât și al celui de-al doilea (gamma).
Amiksin „activează” sinteza interferonului, spre deosebire de inducția policlonală în anumite populații de celule.
Inducerea interferonului se realizează fără celule auxiliare, ceea ce a fost dovedit în experimente cu cultură pură, în special celule T.
În ceea ce privește intensitatea și durata de acțiune, Amiksin prezintă cele mai bune calități ale inductorilor: „producția” de interferon târziu, timpul maxim de răspuns este de 10-18 ore.
4.5.3. Acțiune asupra sistemului imunitar și asupra procesului inflamator.
Exprimarea pe membranele celulare a moleculelor HLA clasa 1, antigenele HLA-DR clasa 2.
Creșterea și activarea celulelor NK.
Restaurarea utilității funcționale a anticorpilor.
Polarizare vizată Th0 Th1.
Modelarea răspunsului inflamator în funcție de faza de inflamație.
4.5.4. Farmacocinetica
Aspiraţie. După administrarea orală, Amiksin este absorbit rapid din tractul gastrointestinal.
Distributie. Biodisponibilitatea este de 60%, aproximativ 80% din medicament se leagă de proteinele plasmatice.
Retragere. 99% din medicament este excretat nemodificat, timpul de înjumătățire este de 48 de ore.
4.5.5. Studii preclinice activitatea antivirală a medicamentului
Activitatea antivirală a Amiksin a fost evaluată pe animale de laborator infectate cu agentul cauzator al febrei hemoragice cu sindrom renal (HFRS) - virusul Hantaan. Am folosit scheme profilactice, de tratament și profilactic și terapeutice pentru administrarea medicamentului la șoareci albi. Cea mai mare activitate antivirală a Amiksin a fost stabilită atunci când se utilizează o schemă terapeutică și profilactică de administrare orală la o doză de 10 mg/kg.
Activitatea antivirală a Amiksin și efectul său asupra stării interferonului în hepatită au fost studiate pe șoareci masculi albi neliniari cu o greutate de 16-18 g. Virusul (tulpina Meshcherin) a fost trecut prin infecția intraperitoneală a șoarecilor albi. Pentru a reproduce hepatita enterală, șoarecilor li s-au administrat oral 0,2-0,3 ml dintr-o suspensie 30-40% din ficat de animale infectate în ser fiziologic. Cu 1-7 zile înainte de infectare, animalelor din lotul experimental li s-a administrat oral Amixin în doză de 4 mg. Animalele au fost observate timp de 14 zile. O singură injecție de 4 mg amixină a oferit o protecție de 40-50% a animalelor împotriva infecției enterale a șoarecilor în 72 de ore după administrarea medicamentului.
Efectul profilactic și terapeutic al Amiksin la o concentrație de 0,25 g per kg greutate împotriva virusului West Nile a fost studiat în experimente pe șoareci albi. Administrarea profilactică a Amiksin a condus la o scădere a mortalității în grupul experimental cu o medie de 23,4%.
5. OBȚINEREA MEDICAMENTELOR ANTIVIRALE
Noi căi pentru sinteza clorhidratului de tiloron
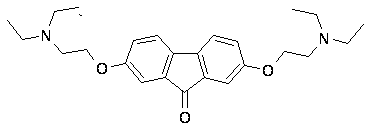
(2,7-bis-fluoren-9-onă
Sintetizată în două moduri tiloron-2,7-bis[(dietilamino)etoxi]fluorenon-9(I)
Nitrarea fluorenonei-9(II) HNO3 a dat 2,7-(O2N)2-II (p.t. 289–91º), redus cu ZnCl2 în HCl și AcOH la 2,7-(H2N)2-II (p.t. 287 – 9є ), a căror diazotare cu NaNO2 în 50% HBF4 a dat, respectiv, compusul bis-diazo (III) transformat prin acțiunea a 50% H2SO4 în 2,7-(HO)2-III (IV, p.t. 320 – 2є) . Acetilarea fluorenului (V) AcCl și AlCl3 a sintetizat 2,7-Ac2-V (p.t. 180 – 2º), care a fost transformat prin acțiunea 3-ClC6H4COOOH în prezența F3CCOOH în 2,7-(AcO)2-V (VI), care s-a oxidat cu Na2Cr2O7 în AcOH la 2,7-(AcO)2-II (VII). Am fost obținut prin reacția IV sau VII cu KOH și Et2NCH2CH2Cl*HCl.
La un amestec răcit de 0,037 mol de 2,7-Ac2-V, 400 ml de CLF și 0,3 ml de F3CCOOH, ferit de lumină, se adaugă 0,099 moli de 85% 3-ClC6H4COOOH, încălzit la 20°C, incubat timp de trei zile , soluţia de cloroform este spălată cu soluţie saturată de Na2C03 şi soluţie saturată de NaCI, stratul organic a fost uscat pe MgS04 anhidru, filtratul a fost evaporat pentru a da IV, randament 62%, p.t. 165 - 7ºС (MeOH - chlph1).
Se fierb 0,034 moli VI, 0,01 moli Na2Cr2O7*2H2O, 30 ml AcOH timp de 45 de minute, soluția se răcește, se adaugă 50 ml apă, VII se izolează, randament 53%, p.t. 224,5-6,5º (SP).
0,04 mol Et2NCH2CH2Cl*HCl, 0,08 mol KOH, 0,01 mol IV sau VII 0,5 g PhCH2NMe3Br, 200 ml toluen și 50 ml apă se fierb timp de 24 de ore, după răcire stratul organic este separat, spălat cu apă, soluție saturată de NaCl și d MgS04, toluenul se evaporă in vacuo, uleiul se dizolvă în 5 ml MeOH se adaugă la 50 ml eteric. HCl nesaturat. Alocați di-CG (I) 50%, deci pl. 232 - 4x (izo-PrOH-MeOH, 3:1).
Obținerea bonaftonei (6-bromo-1,2-naftochinonă)
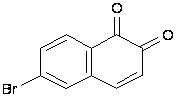
Virusul herpes de ani, decenii poate să nu se manifeste în niciun fel. Este încorporat în celule, inclusiv celulele nervoase și celulele sanguine. Din această cauză, metodele obișnuite de apărare imunitară nu funcționează.
În rezolvarea problemei de prevenire a bolilor respiratorii s-au obținut anumite succese. Complexitatea rezolvării acestei probleme este asociată cu un număr mare de agenți infecțioși care provoacă boli respiratorii.
Clase de interferoni: de origine naturală și sintetizată artificial. Metode de obținere a interferonului leucocitar uman din leucocite din sângele donatorului și sinteza microbiologică. Mecanisme de acțiune a interferonilor, aplicare terapeutică.
Sistemul interferon (IF) este o parte integrantă a sistemului imunitar și coordonează proliferarea, diferențierea și activarea celulelor efectoare imune. .
CLASIFICARE
A. După mecanismul de acţiune.
I. Mijloace care inhibă adsorbția și pătrunderea virusului în celulă.
1. Adamantanamine (Amantadin - "PK-Merz", Rimantadin - "Remantadin®", Tromantadin - "Viru-Merz Serol").
2. Mijloace de origine vegetală și animală (imunoglobulină umană normală, acid glicirizic).
II.Mijloace de inhibare a sintezei acizi nucleici.
1. Nucleotide și nucleozide care afectează sinteza ADN (Aciclovir, Valaciclovir, Ganciclovir, Famciclovir, Ribavirina, Citarabină).
2. Nucleotide și nucleozide - inhibitori de revers transcriptază (Abacavir, Didanozină, Zidovudină, Lamivudină, Stavudină, Telbivudină, Tenofovir, Fosfozidă, Entecavir).
3. Inhibitori non-nucleozidici de revers transcriptază (Nevirapină, Etravirine, Efavirenz).
4. Inhibitori de neuraminidază (Oseltamivir - Temiflu », Zanamivir - „Relenza”).
5. Inhibitori de protează VHP (Atazanavir, Darunavir, Indinavir, Ritonavir, Lopinavir + Ritonavir, Nelfinavir, Saquinavir, Telaprevir, Fosamprenavir).
6. Mijloace care inhibă ADN polimeraza și revers transcriptaza - derivați ai acidului fosfonic (Phosphoside - Nikavir).
III.Mijloace care inhibă sinteza proteinelor tardive.
1. Derivați de tiosemicarbazone (metisazon - momentan nu sunt disponibile în GRLS).
2. Derivați de 5-oxindol (Umifenovir - „Arbidol”).
IV.Agenți antivirali nespecifici.
1. interferoni (IFN)
1.1.IFN alfa - 2a: Roferon-A (soluție pentru intrare s/c.). si etc
1.2.IFN alfa - 2b: Grippferon (kap.naz.) Interfer ® (aerosol pentru aplicare locală), etc.
1.3.IFN beta-1a: Avonex (lyof. d / r-ra i / m introdus.) si etc.
1.4.IFN beta--1b: Betaferon (lyoph. d / r-ra d / in.), Ronbetal (soluție pentru intrare s/c.), Extavia (liof.d / susp. pentru s / c introducere.), etc.
2. Inductori de interferon
Acid imidazoliletanamidă pentandioic - "Ingavirina"; Acridonacetat de meglumină - „Cycloferon”; Tetrahidroxiglucopiranosilxantenă - "Alpizarin"; „Kagocel”; Alfa-glutamil-triptofan + Acid ascorbic + Bendazol - "Cytovir-3", etc.
B. În funcție de spectrul activității antivirale:
1.Mijloace pentru tratamentul infecțiilor virale respiratorii acute și gripei
1.1. Blocanți ai canalelor M2 - derivați adamantan: (Amantadin - "PK-Merz", Rimantadin - "Remantadin®", Tromantadin - "Viru-Merz serol").
1.2. Inhibitori de neuraminidază: Oseltamivir - Temiflu », Zanamivir - „Relenza”.
1.3. Altele: Interferon alfa-2b - „Grippferon”, „Interferal®”; Acid imidazoliletanamidă pentandioic - "Ingavirina"; Acridonacetat de meglumină - „Cycloferon”; Tetrahidroxiglucopiranosilxantenă - "Alpizarin"; „Kagocel”; Alfa-glutamil-triptofan + Acid ascorbic + Bendazol - "Citovir-3" și alți inductori de interferon.
2. Mijloace active împotriva virusului herpes
2.1. Virusul herpes simplex: Nucleotide și nucleozide care afectează sinteza ADN (Aciclovir, Valaciclovir, Ganciclovir, Famciclovir, Ribavirina, Citarabină); Tetrahidroxiglucopiranosilxantenă - "Alpizarin"; interferon alfa-2b.
2.2. virusul varicelo-zoster
Infecție acută primară (varicela) - nucleotide și nucleozide care afectează sinteza ADN (Aciclovir, Valaciclovir, Ganciclovir, Famciclovir, Ribavirin, Citarabină), tromantadină - Viru-Merz Serol.
Infecție latentă (herpes zoster) - nucleotide și nucleozide care afectează sinteza ADN (Aciclovir, Valaciclovir, Ganciclovir, Famciclovir, Ribavirina, Citarabină); Tromantadin - „Viru-Merz Serol”; Tetrahidroxiglucopiranosilxantenă - "Alpizarin"; dezoxiribonucleat de sodiu cu complex de fier - "Ferrovir"; interferon alfa-2b, interferon beta-1b.
2.3. Citomegalovirus - nucleotide și nucleozide care afectează sinteza ADN-ului (Aciclovir, Valaciclovir, Ganciclovir, Famciclovir, Ribavirin, Citarabină); interferon-b.
3. Medicamente pentru tratamentul infecţiei HIV
3.1. Inhibitori de revers transcriptază
Nucleotide și nucleozide - inhibitori de revers transcriptază (Abacavir, Didanozină, Zidovudină, Lamivudină, Stavudină, Telbivudină, Tenofovir, Fosfozidă, Entecavir).
Inhibitori non-nucleozidici de revers transcriptază (Nevirapină, Etravirine, Efavirenz).
3.2. Inhibitori de protează THF (Atazanavir, Darunavir, Indinavir, Ritonavir, Lopinavir + Ritonavir, Nelfinavir, Saquinavir, Telaprevir, Fosamprenavir).
4. Mijloace active împotriva virusurilor hepatotropice (interferoni, vezi clasificarea de mai sus).
Mecanismul acțiunii antivirale a interferonului (ifn)
Induce o stare antivirală a celulei (rezistență la penetrare sau blocarea reproducerii virale)
· Inhibă traducerea ARNm viral, blocând reproducerea virusului.
Efectul antiviral nu este îndreptat împotriva anumitor viruși (IFN-urile nu au specificitate de virus)
Interactioneaza cu celulele intacte (celule neinfectate), impiedicand implementarea ciclului reproductiv al virusurilor datorita activarii enzimelor celulare (protein kinaze).
Aceasta explică spectrul lor universal larg de activitate antivirală.
Biletul 23
Medicamente antihipertensive
1. MEDICAMENTE CU ACȚIUNE CENTRALĂ
A. Analeptice:
NIKETAMIDĂ (CORDIAMINĂ)
SULFOCAMFOCAINA
B. Adaptogeni:
GINSENG
TINCTURA DE SEMINTE DE LEMONGRASS
extract de eleuterococ
2. ACȚIUNEA PERIFERICĂ
A. Creșterea OPS, adrenomimetice:
EPINEFRINA (ADRENALINĂ)
NOREPINEFRIN (NORADRENALINĂ)
fenilefrină (MEZATON)
midodrina (GUTRON)
B. Medicamente cardiotonice:
1) Adrenomimetica:
EPINEFRINA (ADRENALINĂ) (alfa-beta mimetic)
DOPAMINA (beta-1-mimetic)
DOBUTAMINĂ (beta-1-mimetic)
2) Glicozide cardiace:
STROFANTIN
KORGLIKON
B. Fonduri care refac CCA
1) Preparate de hormoni ai cortexului suprarenal:
FLUDROCORTISON
HIDROCORTIZON
CORTIZON
2) Inlocuitori de sange:
SANGELE DONATORULUI
DONOR PLASMA
DEXTRANS: REOPOLIGLUKINĂ,
SOLUȚIE DE GLUCOZĂ 5%
Adaptogenii (extract de Eleutherococcus, tinctura de vita de magnolie) se recomanda a fi administrati impreuna cu tinctura de radacina de valeriana. A fost observată eficacitatea combinației de eleuterococ cu pantocrină.Pentru durerile de cap la pacienții cu hipotensiune arterială, analgezicele sunt ineficiente, în timp ce atunci când se iau cofeină și pozitie orizontala durerea scade sau dispare.
1) Cofeina - Anxietate, agitație, insomnie, tahicardie, aritmii, creșterea tensiunii arteriale, greață, vărsături. Utilizarea pe termen lung poate duce la o ușoară dependență
2) Adrenalina - Din CCC: mai rar - angina pectorală, bradicardie sau tahicardie, palpitații, creșterea sau scăderea tensiunii arteriale
Din lateral sistem nervos: mai des - durere de cap, stare de anxietate, tremur.
Din lateral sistem digestiv: mai des - greață, vărsături.
Din sistemul urinar: rareori - urinare dificilă și dureroasă (cu hiperplazie de prostată).
Reacții locale: durere sau arsură la locul injectării Reacții alergice: angioedem, bronhospasm
3) Noradrenalina - Tulburări ischemice (cauzate de vasoconstricție și hipoxie tisulară), bradicardie reflexă ca răspuns la scăderea tensiunii arteriale, aritmie, anxietate, cefalee tranzitorie, dificultăți de respirație, necroză la injectare sub piele.
4) Dobutamina - tahicardie (inclusiv ventriculară), fibrilație atrială, durere în inimă și torace, palpitații, dificultăți de respirație, creșterea tensiunii arteriale / hipotensiune arterială, bronhospasm.
5) Strofantina - Aritmie, dispepsie (greață, vărsături), infarct mezenteric, tulburări ale SNC
6) Hormonii cortexului suprarenal- sindromul de retragere
Ca urmare a malnutriției sau atrofiei propriilor glande (ca inactive), din moment ce
hormonul în exces este introdus din exterior) dezvoltă insuficiență suprarenală acută
până la șoc și bolile pentru care a fost luat medicamentul sunt exacerbate.
„Diabetul cu steroizi”
În legătură cu efectul asupra metabolismului carbohidraților și grăsimilor.
sindromul Cushing
Epuizarea depozitelor de grăsime ale extremităților și depunerea de grăsime pe față, gât, umeri, piept.
Scăderea imunității
Ca urmare, infectii ascunse
Osteoporoza
Se dezvoltă cu tratament pe termen lung, poate duce la fracturi patologice
Retenție de sodiu și apă, pierderi de potasiu, alcaloză hipocloremică, CBC crescut, tensiune arterială, edem
Alte - mai rare - efecte
Hiperactivitate mentală, atrofie a pielii și a țesuturilor subcutanate, a crescut
presiune intraoculară, miopatie, întârziere de creștere la copii
Mijloace de tratament ulcer peptic stomacul şi duoden. Clasificare. Agenți gastroprotectori. Mecanism de acțiune. Aplicație. Mijloace utilizate pentru eradicarea Helicobacter pylori.
TERAPIA ULCERULUI
1. Mijloace care previn și elimină agresiunea acido-peptică (adică vezi întrebarea anterioară !!)
2. Mijloace care măresc proprietățile protectoare ale mucoasei.
3. Antihelicobacter.
Mijloace care promovează decolonizarea (eradicarea) Helicobacter pylori
în mucoasa gastroduodenală.
MEDICAMENTE ANTIHELICOBATER
(Mijloace de eradicare Helicobacter pylori)
Helicobacter pylori
Bacteria spirală gram-negativă de pe suprafața mucoasei antrale
membrane în zona conexiunilor intercelulare și gâturile glandelor sub un strat de mucus tegumentar.
Microbul poate secreta mucinaza, în timp ce mucusul devine mai puțin vâscos, își pierde proprietățile protectoare.
De asemenea, produce o enzimă ureaza care descompune ureea, rezultând în rezultat
un nor de amoniac protejează microbul de acțiunea bactericidă a acidului clorhidric.
Microorganism
Provoacă gastrită inflamatorie cronică
Îmbunătățește răspunsul secretor al stomacului, ceea ce duce la formarea de ulcer peptic.
Reguli generale pentru implementarea celei mai complete eradicări a Helicobacter pylori:
1. Antimicrobienele necesită utilizarea concomitentă
Oferă
Creșterea eficienței prin influențarea diferitelor ținte moleculare din organism
patogen
Reducerea riscului de rezistență la patogen la unul dintre medicamente Dacă baza regimului este medicamentele care conțin bismut, acestea sunt adăugate
metronidazol și amoxicilină, tetraciclină.
3. Efectul antimicrobian al antibioticelorîmbunătățește suprimarea producției de acid (în special inhibitori ai pompei de protoni).
Metronidazol Bactericid.
Efectiv antimicrobiene și antiprotozoare mijloace.
Mecanism de acțiune datorită reactivității oxidative ridicate a grupului nitro.
Medicamentul este un „promedicament”.
Efectul antimicrobian este exercitat de metabolitul său, care se formează în microorganism datorită reducerii grupului nitro al medicamentului sub influența complexului fero-sulf al ferredoxinei. (un analog al flavoproteinelor din celulele bacteriene și protozoare).
Metabolitul redus interacționează cu diferite macromolecule ale celulei microbiene, inclusiv ADN, proteine, fosfolipide membranare, ceea ce provoacă un efect bactericid.
Asociere cu amoxicilină reduce riscul de a dezvolta rezistență la metronidazol.
Metronidazolul are efect sensibilizant asupra etanolului, care provoacă ceva de genul unei reacții de abuz alcoolic (greață, vărsături, dureri de cap), așa că ar trebui să vă abțineți de la a lua băuturi alcooliceîn timp ce luați metronidazol.
Amoxicilină Penicilină semisintetică familia aminopenicilinelor.
Posedă rezistență la acid, efect bactericid, sensibilitate la penicilinaza.
Inhibă sinteza peretelui celular bacterian.
Medicamentul se leagă de un receptor specific (proteina de legare a penicilinei),
ca urmare, există o încălcare a procesului de transpeptidază (enzima transpeptidază) și sinteza proteoglicanului.
Ca urmare, sunt activate enzimele autolitice (hidrolaze) ale peretelui celular, ceea ce duce la deteriorarea acestuia și la moartea bacteriilor. Adică oferă efect bactericid.
Claritromicină semi sintetic antibiotic macrolide(grupul eritromicinei)
Are efect bacteriostatic și bactericid.
Încalcă sinteza proteinelor bacteriene datorită interacțiunii cu subunitatea 50S a ribozomilor.
Tetraciclină Un antibiotic din grupa cloramfenicolului.
Are un efect bacteriostatic din cauza unei încălcări a sintezei proteinelor.
Medicamentul se leagă de un receptor de pe subunitatea 30S a ribozomului.
Preparate de bismut coloidal
Poseda acțiune antibacteriană, perturbând capacitatea bacteriilor de a se lega de epiteliu. Au un efect protector „forming film”.
Creste secretia de mucus protector si bicarbonat.Reduce activitatea pepsinei.
Medicamente combinate
Pyloride (ranitidină + citrat de bismut)
helicocină (amoxicilină + metronidazol)
Pilobact (claritromicină + omeprazol + tinidazol)
Componenta antisecretoare:
Omeprazol (0,02) sau
Lansoprazol (0,03) sau
Pantoprazol (0,04) sau
Rabeprazol (0,01) sau
Esomeprazol (0,02)
de 2 ori pe zi
Ingredient antimicrobian:
Terapie de primă linie: terapie triplă
Componenta antisecretoare:
Ranitidină citrat de bismut (0,4x2)
Ingredient antimicrobian:
Claritromicină (0,5x2) + amoxicilină (1,0x2) sau
Claritromicină (0,5x2) + metronidazol (0,5x2)
Terapie de linia a doua: terapie cvadruplă (dacă primul curs este ineficient)
Componenta antisecretoare:
Inhibitor al pompei de protoni în doză standard de 2 ori pe zi
Ingredient antimicrobian:
Subsalicilat/subcitrat de bismut (0,120x4) + metronidazol (0,5x3) + tetraciclină (0,5x4)
Exemplu de model: 7 zile
Componentă antisecretorie Componentă antimicrobiană
1) Omeprazol 0,02 de 2 ori pe zi Flemoxin solutab (amoxicilină) 1,0 de 2 ori pe zi
Fromilid 0,5 de 2 ori pe zi
2) Ranitidină Claritromicină (0,5x2) + amoxicilină (1,0x2) sau
citrat de bismut (0,4x2) Claritromicină (0,5x2) + metronidazol (0,5x2)
AVERTISMENT DE GASTROTOXICITATE
MEDICAMENTE ANTIINFLAMATOARE NESTEROIDE (AINS)
Utilizarea formelor de dozare locale
Combinație cu misoprostol
Combinație cu antisecretori (inhibitori ai pompei de protoni)
Prescrierea inhibitorilor selectivi ai COX-2 (meloxicam, celecoxib.)
PVA-urile sunt utilizate pentru prevenirea și tratarea bolilor cauzate de viruși.
V. sunt agentii cauzali ai unui numar imens de boli de la masa la rare, exotice (gripa, SARS, rujeola, herpes, hepatita, rubeola, variola, oreionul, poliomielita, SIDA...).
V. sunt particule nucleoproteice care constau dintr-o moleculă de ADN sau ARN + proteină. Partea infecțioasă este ADN, ARN. Pătrunde în celulă (prin mecanismul exocitozei) și acolo începe să reconstruiască sistemul proceselor metabolice ale celulei gazdă.
Mecanismele de acțiune ale agenților antivirali sunt determinate de etapele de dezvoltare a unei infecții virale.
„Porțile” infecției sunt mucoasele și pielea, sau virusul pătrunde direct în sânge (unguent oxolinic).
Virusul intră în sânge, se răspândește în tot organismul → țesuturi țintă. Este posibil să se acționeze asupra unui virus care circulă liber în sânge (interferoni și anticorpi antivirali = imunoglobuline)
Etapa de penetrare a virusului în celulele țintă. Virusul nu pătrunde nicăieri, ci se leagă doar într-un anumit loc al membranei celulare - cu glicoproteine, care sunt purtătorii virusului. Puteți: a) preveni atașarea (adeziunea) virusului la membrana celulară și inhiba pătrunderea acestuia în celulele gazdă; b) inhibarea deproteinizării genomului viral (rimantadină)
stadiul de reproducere a virusului în celulă după introducerea în procesele sintetice a celulelor gazdă și crearea propriului ADN și ARN. Unii virusuri (herpes simplex), care au pătruns în celula gazdă, încep să producă propriile enzime, care diferă de enzimele similare din celula gazdă (ADN - polimerază).
Suprimarea virusului:
inhibarea sintezei proteinelor virale: a) proteine "timpurii" - enzime, b) proteine "tarzii".
Inhibarea sintezei ADN și ARN viral.
Așa funcționează majoritatea medicamentelor (virazol, aciclovir...)
Distrugerea celulelor infectate cu virus pentru a preveni formarea de noi virusuri (interferoni).
Acea. pentru prevenirea V.I. este necesar să se prevină pătrunderea virusurilor în celulele țintă (1, 2, 3), iar pentru tratament - să se perturbe mecanismele de sinteză a proteinelor virale și a acizilor nucleici (4) + (5).
Infecțiile virale se dezvoltă de obicei pe un fundal de imunitate redusă. Prin urmare, prevenirea V.I. - imunitatea antivirală crescută:
A) Protecție imună specifică - vaccinuri, imunoglobuline (AT), interferoni.
Proteinele virale sunt antigene albastre. Într-un organism expus la viruși, se produc IFN și AT, care neutralizează efectele virușilor.
B) Apărare imună nespecifică - creșterea rezistenței la boli infecțioaseîn general. Imunomodulatoare, inductori INF, vitamine, adaptogeni...
I. Agenţi antiherpetici.
Cel mai extins grup de agenți antivirali. Virusurile Herpis pot fi împărțite în grupuri, ținând cont de bolile pe care le provoacă:
A) B. herpes simplex : HSV-1 - piele, mucoase, HSV-2 - organe genitale, ochi, sistem nervos central.
B) V. garicella zoster - herpes zoster (adulti), varicela (copii), zona zoster.
ÎN) Citomegalovirusuri - retinite, colite, pneumonii, infectii intrauterine, infectii generalizate, infectii dupa transplant de organe etc.
Doar 8 tipuri de virusuri herpetice umane, clinica bolilor este diversă, până la o formă letală.
Peste 90% din populația lumii este infectată cu unul sau altul tip de virus herpes. În Federația Rusă, peste 15 milioane de oameni sunt bolnavi în mod regulat de HSV.
Transmis prin picături în aer și contact.
Tratamentul este local. Dacă se îmbolnăvesc mai des de 4 ori pe an - în interior, imunitate, sistemic. Infecțiile herpetice nu pot fi vindecate. După infecția inițială, virusul rămâne în organism toată viața, păstrând capacitatea de a se reactiva.
HERPES- în traducere „târâtor”, așa a numit Hipocrate boala acum 2300 de ani.
Simplu : primele infectii in copilarie. Infecție de la 1 la 4 ani de viață din cauza contactului corporal cu adulții. La 2 ore de la contact, virusul patrunde in piele si ajunge in ramurile nervului trigemen, care intervine pe pielea fetei. După ce a pătruns în țesutul nervos, pătrunde în cavitățile craniului și rămâne pe viață în ganglionii nervului trigemen. Acolo este în „hibernare” până în momentul reactivării (răceli, gripă, menstruație, stres, oboseală, radiații UV puternice și alte condiții de ↓ imunitate ..).
De la buze poate merge în alte părți ale corpului (ochi, sex oral,... frunte, obraji, urechi...).
Virusului nu-i place UV, alcool, antiseptice...
Herpes SNC este cea mai severă infecție a SNC. Mortalitatea 70%, recuperarea functiilor in 9%.
Herpes zoster - Adulții care au avut varicela se îmbolnăvesc. Erupții cutanate pe o parte a corpului, multe vezicule pline cu lichid, foarte dureroase, câteva săptămâni + dureri de cap, tº, dureri la picioare, coloanei vertebrale... După dispariția erupției, nevralgie post-herpetică în 20-30% si este prost tratat.
Analogi nuclezidici.
Derivații sintetici ai nucleozidelor au un efect antiherpetic selectiv pronunțat.
Mecanism de acțiune: nu substanțele în sine au un efect antiherpetic, ci metaboliții lor activi - trifosfații. Într-o celulă afectată de un virus, trei molecule de fosfat sunt atașate de medicament. Substanța rezultată inhibă ADN polimeraza virală, se integrează în ADN-ul virusului (în loc de deoxiguanozină sau altă substanță) și suprimă replicarea acesteia (adică, alungirea ulterioară a lanțului ADN este întreruptă, deoarece substanța trifosfat nu are locul necesar pentru atașați următoarele link-uri ADN).
ZF \u003d L - F - F - F
În celulele sănătoase, concentrația
trifosfatul este de 50-100 de ori mai mic decât în
celule afectate de virus, tk.
adăugarea primului fosfat
realizat de o enzimă
prezent doar in virusul herpes = viral
timin kinaza.
Adăugarea celui de-al 2-lea și al 3-lea fosfat este efectuată de enzimele celulare = kinaze, și nu de virus. Acestea. o doza terapeutica nu va afecta o celula sanatoasa, doar una bolnava.
Astfel de medicamente sunt cele mai eficiente în stadiile incipiente ale bolii (1-3 zile), deoarece. actioneaza asupra replicarii active a virusurilor. Acțiunea este preventivă și curativă.
ACYCLOVIR(zorirax, virolex, tsilovir ...) - un derivat al guanozinei.
Substanța activă este aciclovir trifosfat, care este introdus în ADN-ul virusului în loc de deoxiguanozină.
F.c. biodisponibilitatea orală este scăzută 15-20%, dar bine distribuită: pătrunde în saliva, lichidul intraocular, secreția vaginală, sistemul nervos central, în lichidul veziculelor herpetice. Se absoarbe usor cand este aplicat local.
Gamă: cea mai mare activitate împotriva HSV_1,2, mai slabă împotriva VG, Zoster și insensibil la citomegavirusuri.
PC: a) infectii cauzate de HSV - piele, mucoase, ochi, encefalita herpetica genitala
b) zona zoster, varicela
c) în scop profilactic la pacienţii cu DI (forme recurente)
F.v. cremă 5%, unguent pentru ochi 3%, tablete, 0,02, 0,04, 0,08, capsule 0,02, fiole cu pulbere pentru prepararea soluției (0,25, 0,5, 1,0). Cursuri 7-10 zile × 5 r/d.
Pbd: toxicitate scăzută.
Local - arsură, mâncărime, flebită.
Sistemic - tractul gastrointestinal, IV - nefrotoxicitate, neurotoxicitate (convulsii, letargie, tulburări extrapiramidale, dureri de cap etc.)
Aciclovirul trebuie prescris cât mai devreme posibil, în etapele ulterioare este aproape inactiv.
Valanciclovir(Valtrex) este esterul valin al aciclovirului. Conceput pentru administrare orală. Are o biodisponibilitate ridicată, de peste 50% (eterul este ciupit în organism, adică concentrația terapeutică de aciclovir în țesuturi).
PC: infectii cu HSV - in special genitale, herpes zoster etc.
F.v. fila. 0,5 × 2 r / d. curs 7-10 zile.
PENCYCLOVIR(vektavar) - în structură, spectrul de activitate este apropiat de aciclovir.
Diferențele :
Activ împotriva unor tulpini de virusuri rezistente la aciclovir
Mai eficient în etapele ulterioare
T1 / 2 mai lung în interiorul celulei (7-20 ore), adică. deschis 12 ore
Utilizați numai local
PC: herpes al pielii si mucoaselor.
F.v. crema 1% × 2r/zi curs 4 zile.
FANCYCLOVIR(Famvir) - biodisponibilitate 70-80%. În organism (sânge, intestine, ficat) se transformă în penciclovir → P-trifosfat, excretă 70% prin rinichi în formă activă.
Gamă: diferite tipuri de virusuri herpetice.
PC: herpes genital recurent, herpes zoster, nevralgie postherpetică.
F.v. fila. 0,25.
Pbd: dispepsie, neurotoxicitate.
GANCYCLOVIR
Gamă: actioneaza asupra citomegalovirusului. De 10-15 ori mai puternic decât hemaciclovirul.
F.c. slab absorbit din tractul gastrointestinal, dar bine distribuit în diverse țesuturi. Excretat prin rinichi.
PC: retinite, pneumonii, leziuni gastrointestinale, infecții ITU - β - la bolnavii de SIDA.
Pbd: adesea, ≈ 1/3 dintre pacienti sunt cauza sevrajului (hepatotoxicitate, CCC, nefrotoxicitate, neurotoxicitate, tract gastrointestinal, flebita).
F.v. capsule 0,25, flacoane, pulbere pentru injectare.
IDOXUREDIN(oftan-IDU) este un analog al timidinei în structură.
PC: activitate mare in tratamentul local al leziunilor oculare herpetice (keratita, conjunctivita)
F.v. picături pentru ochi 0,1% soluție, instilate la fiecare 2 ore.
Pbd: iritație, durere, umflare a mucoaselor.
Cu actiune de resorbtie (in/in) este eficient in herpesul generalizat. Dar toxicitate foarte mare (↓ leucopoieza)
REMEDURI PENTRU FIERE
ALPIZARIN- o substanță de origine vegetală (din iarba copecului, frunze de mango). După structura chimică, este un derivat de xantonă (analog cu vitamina P).
Inhibă reproducerea conținutului de ADN
virusuri. Are antiviral, anti-
bacteriene, imunomodulatoare
Despre acțiune.
F.W.: fila. 0,1, unguent 5% - piele, 2% - mucoase.
PC: herpes simplex al pielii si mucoaselor, herpes zoster (simplu, genital 2, varicela, zona zoster, negi, condiloame).
În interior x 3-4 r / d - 5-10 zile. simultan
Unguent x 3-3 r / d - 10-30 zile.
Tabletele pot fi utilizate și în scopuri profilactice.
ACID GLICIRIZIC
Mecanism de acțiune: a) ↓ sinteza proteinelor interne și a altor componente dintr-o celulă infectată, b) inactivează virusurile în afara celulei, c) blochează introducerea virusului în celulă.
PC: infectii cauzate de virusul hepatitei simplex 1 si 2 (piele, mucoase ale gurii, nas... herpes genital), zona zoster etc.
Pbd: reactii alergice
FV: spray, cremă, forme vaginale.
FLACOZID- din frunzele plantei Velvet (Amur, Laval) fam. Rutovs.
Are o structură asemănătoare cu alpizarina.
PC: herpes simplex primar sau recurent (stadii incipiente).
F.W.: fila. 0,1 x 3 r/d, curs 5 zile. și altele.
Roncoleukina (interleukina-2 recombinantă) poate fi utilizată în tratamentul complex al infecțiilor cu herpes pentru diferite formeși în diferite stadii ale bolii.
II. MIJLOACE PENTRU TRATAMENTUL GRIPEI SI SARS.
AMANTADIN- primul medicament cu antiviral dovedit
RMANTADIN activitate. Astăzi, acest PC nu este folosit.
Pe baza sa, rimantadina a fost dezvoltată în Federația Rusă.
Mecanism de acțiune: blochează canalele ionice speciale (canale M2) ale virusului, ca urmare, capacitatea acestuia de a pătrunde în celulă este afectată. M 2 -canal - o proteină care se găsește numai în virusul gripal și este responsabilă de eliberarea genomului viral în celulă (M 2 - „dezbracă” virusul = deprotoinizare).
FC: bine absorbit și distribuit atunci când este administrat oral, pătrunde în sistemul nervos central, concentrații mari în mucoasa nazală și saliva; ficat; rinichi.
Gamă: virusul gripal A (există tulpini rezistente).
PC: a) profilaxie 0,5 x 1 r/d sau 0,1 x 2 r/d - curs 14 zile.
b) tratament în stadii incipiente la 0,1 x2 r/zi sau conform schemei
Pbd: dispepsie, dureri abdominale, SNC, erupții cutanate.
PPC: ficat, rinichi, tireotoxicoză, sarcină.
F.V.: fila. 0,05 "Algirem" - sirop pentru copii.
Obișnuirea are loc rapid (până la 30% în ziua 5).
Gripa porcină = gripă pandemică. Remantadin nu funcționează.
OSELTAMIVIR- specificitate mare, nu pentru alti virusi
ZANAMIVIR act. Alocați în primele 24-48 de ore după apariția simptomelor.
Similar ca structură și mecanism de acțiune.
Mecanism de acțiune: inhibă locul activ al neuromedazei, o enzimă responsabilă pentru eliberarea particulelor virale nou formate din celulele infectate, pătrunderea acestora în celulele epiteliale ale tractului respirator și răspândirea în continuare a virusului în organism.
PC: gripa tip A si B + gripa pandemica.
ZANAMIVIR - tratament. F.W.: prin inhalare- Rotodiscuri care conțin 0,005 doză unică. Inhalare, pentru că. slab absorbit din tractul gastrointestinal (pulberea este inhalată). Cu aplicarea topică a PBE rar (dispepsie, dureri de cap, bronhospasm - cu predispoziție). Alocați de la 5 ani 2 r/d, cursul este de 5 zile. Fără rezistență.
OSELTAMIVIR (pro medicament) - bine absorbit, biodisponibilitate 75-80%. Concentrații mari în focarele de infecție gripală. Copii de la 1 an.
Pbd: dispepsie, dureri de cap, slăbiciune, tulburări de somn (mai des decât zanamivir), dureri în gât, tuse.
F.v. capsule 0,075.
Tratamentul și prevenirea gripei. Rezistență parțială la gripa pandemică.
ARBIDOL este un derivat al lui indoch. Are efect antiviral moderat, inductor de interferon, efect imunomodulator; crește rezistența organismului la infecțiile virale.
PC: prevenirea și tratamentul nespecific al gripei A și B, SARS.
F.v. fila. 0,1, tratament x de 3-4 ori pe zi timp de 3-5 zile, prevenire x 1 ori pe zi timp de 10-14 zile.
Pbd: alergie.
PPK: CCC, ficat, rinichi.
OXOLIN- un derivat al naftalinei, un medicament vechi.
Mecanism de acțiune: ≈ ca pentru rimantadină (pentru virusul extracelular).
Acțiune virocidă moderată.
PC: 1) prevenirea gripei
infecții virale ale ochilor
3) rinită virală
4) leziune cutanată
F.v. unguent de oxalină - 0,25%, 3%
Cu gripă, lubrifiați mucoasa nazală x 2-3 r / d
Pbd: ardere la locul de aplicare.
Pentru tratamentul și prevenirea gripei pot fi utilizate:
Interferon alfa-2v(grippferon) (medicament recombinant) - picături pentru nas. Viferon
Inductori INF: " Anaferon» - homeopatie
Tsieloferon
Kagocel
Arbidol
Medicamentele antivirale sunt numite agenți cu diferite structuri chimice care împiedică pătrunderea virusurilor în celule, sinteza acizilor nucleici și proteinelor virale și replicarea virusurilor.
ÎN anul trecut frecvența bolilor cauzate de viruși a crescut. Sunt cunoscute aproximativ 500 de tipuri de virusuri patogene pentru om. S-a dovedit că infecția cu viruși activează o serie de procese biochimice în organismul gazdă. Acțiunea agenților antivirali are ca scop blocarea acestor procese.
Medicamentele antivirale au următoarele mecanisme de acțiune
1. Încălcarea adsorbției virusului și pătrunderea acestuia în celula gazdă ( γ-globuli).
2. Încălcarea producției genomului viral ( midantan , rimantadină).
3. Încălcarea sintezei acizilor nucleici ( zidovudină , aciclovir , vidarabină).
4. Încălcarea sintezei proteinelor virale:
Construcția de virioni („colecție” de virioni) ( metisazon)
- Proteine virale „târzii” ( saquinavir).
5. Medicamente cu spectru larg (interferoni: laferon , reaferon , betaferon si etc.).
Acum, medicina folosește aproximativ 30 de medicamente antivirale. Toate acestea, cu excepția interferonilor, sunt medicamente sintetice.
Următoarele grupuri de agenți antivirali sunt de importanță practică:
1) agenți antigripal;
2) medicamente antiherpetice și anticitomegalovirus;
3) agenţi care afectează virusul imunodeficienţei umane;
4) fonduri care acționează asupra retrovirusurilor și picornavirusurilor;
5) fonduri care acționează asupra virusului variolei;
6) mijloace cu un spectru larg de acțiune (inclusiv hepatita B și C).
Medicamente antigripal
Clasificare:
1. Medicamente care blochează proteina virală M2: rimantadină , midantan (amantadină).
2. Medicamente care blochează enzima virală neuraminaza: zanamivir , oselta mivir .
3. Medicamente care blochează ARN polimeraza virală: ribavirină .
4. Diverse preparate: arbidol , oxolină , interferonii .
Proteina M2 este o proteină specifică virusului gripal. Este conținut în membrana virusului și funcționează ca un canal ionic. Blocanții acestei proteine perturbă procesul de „dezbracare” a virusului și împiedică eliberarea genomului viral în celula gazdă. Ca urmare, procesul de replicare a virusului este întrerupt.
Midantan utilizat pentru prevenirea virusului de tip A. Cu toate acestea, medicamentul are o eficacitate scăzută, ceea ce limitează utilizarea sa în acest scop. Practic, midantanul este folosit pentru a trata parkinsonismul. Medicamentul este ușor absorbit din tractul gastrointestinal, excretat din organism cu urina. Mai eficient împotriva gripei rimantadină .
Remantadină . Farmacocinetica. Medicamentul este ușor absorbit din tractul gastrointestinal, 10 % metabolizat în ficat, excretat prin rinichi (90 % excretat nemodificat prin secreţie). De regulă, medicamentul este bine tolerat de către pacienți.
Farmacodinamica. Medicamentul inhibă eliberarea ARN-ului virusului gripal și pătrunderea în nucleul celular. În plus, inhibă inducerea ARN polimerazei dependente de ADN viral, reduce sinteza ARN viral și proteine. În plus, medicamentul blochează neuraminidaza și previne răspândirea virusului asociat cu celulele infectate. Replicarea virusului este, de asemenea, perturbată. Neuraminidaza este o glicoproteină situată la suprafața virusurilor gripale A și B. Enzima facilitează pătrunderea virusului în celulele țintă din tractul respirator.
Indicatii. Remantadina este eficientă împotriva virusului A (în special A2). Medicamentul acționează și asupra virusului encefalitei transmise de căpușe. Pentru prevenirea gripei, rimantadina se administrează pe cale orală în doză de 0,05 g. Utilizarea în timp util a medicamentului cu 50% sau mai mult reduce incidența gripei în timpul epidemiei, iar în caz de boală, infecția trece într-o formă ușoară. Luarea medicamentului la 2-3 zile de la debutul bolii este ineficientă, iar după 5 zile este absolut inutilă. Pentru prevenirea encefalitei transmise de căpușe, rimantadina este prescrisă 0,1 g (2 comprimate) de două ori pe zi timp de 3-5 zile (profilaxia începe imediat după o mușcătură de căpușă).
Efecte secundare. Cu efecte secundare, sunt posibile dispepsie, iritabilitate, dureri de cap, insomnie, amețeli. Remantadina este contraindicată femeilor însărcinate, deoarece medicamentul are efecte teratogene și embriotoxice.
Oseltamivir și zanamivir sunt promedicamente. După absorbție, se transformă într-o formă activă.
Zanamivir (Relenza) utilizat intranazal sau prin inhalare sub formă de pulbere. În acest caz, aproximativ 15% din doza administrată intră în circulația sistemică. Medicamentul este excretat prin rinichi.
Oseltamivir (Tamiflu) administrat intern.
Farmacocinetica. Medicamentul este ușor absorbit din tractul gastrointestinal, este supus unei hidrolize rapide în intestine, ficat și sânge. Biodisponibilitatea metaboliților săi activi este de aproximativ 80%. Medicamentul este excretat prin rinichi.
Farmacodinamica. Mecanismul de acțiune inhibarea neuraminidazei virusurilor gripale A și B, încălcarea agregării lor, ieșirea din celulă. Medicamentele reduc severitatea simptomelor gripei, scurtează durata perioadei de febră, reduc frecvența complicațiilor și accelerează eliminarea virusului din organism.
Indicatii: tratamentul gripei și al bolilor asociate (bronșită, pneumonie) împreună cu antibiotice.
Efect secundar greață și vărsături, diaree, disconfort epigastric, mâncărime, mialgie, osalgie, cefalee, parestezii, amețeli, dureri abdominale, ulcere pe mucoasa bucală.
Ribavirina este un derivat al guanozinei.
Farmacocinetica. Este bine absorbit din intestine, concentrația maximă în sânge după 1-1,5 ore.Excretat de rinichi, T1 / 2, devine 24 de ore, dar rămâne în plasmă timp de 16 zile. În organism, medicamentul este fosforilat.
Farmacodinamica. Ribavirina monofosfat, care se formează ca urmare a fosforilării ribavirinei, inhibă sinteza nucleotidelor de guanină, iar trifosfatul inhibă ARN polimeraza virală și perturbă formarea ARNm.
Indicatii. Ribavirina este eficientă în gripa A și B, infecție cu virus respirator sincițial sever, febră hemoragică cu sindrom renal. Acționează asupra virusurilor paragripale, rujeolei, imunodeficienței umane, reo-, rabdo-, tonga-, arena-virusuri, poxivirusuri etc.
Efecte secundare. Când luați medicamentul, pot apărea erupții cutanate, conjunctivită. Ribavirina are proprietăți mutagene, teratogene și cancerigene.
În tratamentul complex al gripei, se prescriu inductori de interferon: Amizon, acid mefenamic, amixin, cicloferon, groprinosin, polioxidonium, proteflazid, arbidol etc. (vezi mai jos).
Pentru prevenirea și tratamentul gripei sunt prescrise virucide, care afectează virusul extracelular și împiedică pătrunderea în celulă. Acestea includ unguent cu oxolină.
Oksolin indicat pentru prevenirea gripei, cu rinita de etiologie virala, keratoconjunctivita adenovirus, keratita herpetica, unele afectiuni virale ale pielii (zona zoster etc.). Se aplică sub formă de unguent, care se lubrifiază cu mucoasa nazală, plasat în spatele pleoapei inferioare sau aplicat pe piele. Dintre efectele secundare, este posibilă o senzație de cauterizare la locul aplicării.